令和2年3月20日現在の情報です!
摂食嚥下障害の患者に症状の改善・悪化防止のために行う医療行為全般を
「摂食嚥下リハビリテーション」という。
実際に患者に対して訓練・指導を行った場合の診療報酬項目の一つが「摂食機能療法」だ。
こちら管理者が令和3年3月1日より、発達障害およびグレーゾーンの児童たちを主対象にした学習塾を開校しました!
詳細はこちら!!
![]()
摂食機能療法とは
算定要件
平成26年に新設された本加算は、多くの医療機関で現在算定されている。
本加算の算定要件は以下の通り。
訓練内容は、口腔器官の運動や筋力増強訓練、感覚的な刺激入力、誤嚥防止のための咳払いや排痰訓練、日常生活上必要な口腔ケアや食事動作訓練、嚥下直接訓練、介助方法指導など多岐にわたる。
一般的には看護師やSTが本加算の訓練を実施して算定するケースが多い。
また、歯科医師のオーダーで算定可能という面から歯科の領域でも算定を推進している。
STに追い風となる令和2年度の診療報酬改定
令和2年度の診療報酬改定においては、とうとうSTの念願であった疾患別リハビリテーション料の「呼吸器リハビリテーション料」および「難病患者等リハビリテーション料」の算定がSTでも可能となった。
また摂食機能療法の加算となる「経口摂取回復促進加算」の大幅見直しが行われた。
ただまだ疑義解釈で確認が必要な点も多く、例えば呼吸器リハビリテーション料におけるSTのリハビリ内容はどのように規定されるのかなどは関心事である。
ちなみに、これまでに筆者が某医療機関在職中に厚生局の個別指導を受けた時、
「呼吸器リハビリなんだから、呼吸器に対する訓練をしないとダメだよ。この訓練内容や記録では運動器リハなんじゃないの?嚥下リハは違うでしょ?」
と激しく突っ込まれたのは記憶に新しい。だからその流れとなるのか?
それとももう少し「呼吸と嚥下」や「呼吸と構音」「呼吸とコミュニケーション」などの切り口からリハビリ内容について規定されるのか、今後の動向を確認して行く必要がある。
* 本ブログでは、STの呼吸器リハ算定に伴う解釈や戦略は割愛しているのでご了承を。
加算の変遷
そもそもの摂食機能療法の算定要件の詳細はこちらをチェック。(平成30年度改定までの分)
摂食機能療法はこれまで色々な改定がされて来た。
最近では、
対象者
①発達障害、顎切除及び舌切除手術、脳血管疾患等による後遺症により摂食機能に障害があるもの。
②VF・VEによって他覚的に存在が認められる嚥下機能の低下で、医学的に効果が期待できる患者
①対象者
「脳卒中の発症後14日以内」の患者の場合、15分以上30分未満の場合でも算定可能。
3 摂食機能療法の加算となる「経口摂取回復促進加算」の大幅な見直し R2.4~
名称変更「摂食嚥下支援加算」へ
対象者:経鼻・PEGの患者要件廃止。
STの専従要件が専任へ緩和。
VF/VEの実施が必須、月1回以上実施も必要。
週1回カンファレンスを行い、リハビリテーション計画書を修正。
実績報告が必要。
摂食機能療法の特徴
さて、まずは摂食機能療法の特徴や運用について、細かく考えていきたい。
医師をはじめ、歯科医師・歯科衛生士、他のリハビリ専門職であるPT・OTが本加算を算定可能のため、
運用の仕方によっては、非常に現場のニーズに合致し効率的な訓練の提供が可能だ。
上肢の可動域制限があり食事の自己摂取が進まないケースを考えてみる。
このケースの場合、通常リハビリではOTへオーダーが入る。
OTが本訓練を提供するには「疾患別リハビリ」か「摂食機能療法」かのどちらかとなる。
「疾患別リハビリ」を選択すると、
患者一人当たりに提供できる上限単位数(6単位、一部9単位までが上限)から2単位(40分)ほど充てることとなり、食事訓練以外の疾患別リハビリ提供時間が減ってしまう。
つまり、食事時間に疾患別リハビリとして2単位介入し食事動作訓練を実施すると、
他のPTの歩行訓練やOTのトイレ動作訓練などのiADL訓練を提供する疾患別リハビリの単位数に
制約を受けるのだ。
摂食機能療法の効果的運用
これは、1日30分以上の介入で算定ができ、なおかつ治療開始から3か月毎日算定できる。
(平成30年度の改定からは、30分未満でも算定できるようにもなった。130点/日)
仮にリハビリスタッフのマンパワーが少ない場合は、
その訓練方法を看護師等に指導し行ってもらうこともできる。
脳血管疾患等による後遺症で摂食機能障害を有する患者や、
嚥下機能検査(嚥下内視鏡検査、嚥下造影検査)を実施し摂食嚥下障害と診断された患者に対しては、
土日祝日も含め毎日訓練が必要なケースがほとんどであり、
それを多職種で提供することができるという点は「疾患別リハビリ」とは大きく違うのだ。
365日リハビリスタッフが勤務する病院は、今でこそ全国的に当たり前になりつつあるが、
日曜日や祝日が休みの急性期病院や有床診療所などもまだまだ多い。
平日はリハビリスタッフが主に摂食機能療法に関わり、リハスタッフが休みの日は看護師が介入するスタイル、なども可能だ。
摂食機能療法の運用上の課題
このように運用面で色々なパターンが可能で良い面も多いが、当然課題もある。
一つ目は、ハードの課題だ。
ハードの課題
誤嚥性肺炎などによって入院してきたケースで、過去に脳卒中の既往が全くなく、
その場合は、本加算を取るのは難しい。
外部の連携病院や医師に委託して、これらの検査を外付けで行っているところもある。
また、急性期病院からの転院であれば、転院前にこれらの検査を済ましてもらうよう調整することも必要だ。
二つ目はソフトの課題だ。
ソフトの課題
病棟ごとに「本加算のリーダーシップを誰が取るか」ということを明確にする必要性がある。
「疾患別リハビリ」は当然リハビリスタッフがイニシアティブを取る。
しかし「摂食機能療法」は多くのスタッフが算定できるという特徴からも
つまり、医師または歯科医師の指示のもとに、
現場をしっかりとリードするスタッフを誰にするかが、
効果的かつ継続的に運用する鍵となる。
A一般病棟では「全て看護師で算定」している。
B包括ケア病棟は「全てSTで算定」している。
C有床診療所は「看護師とリハビリで日替わりで算定」している。
どれが良いかは正直それぞれの職員の配置状況によっても異なる。
STがそもそも配置されていない病棟では、看護師やPTなどが算定せざるを得ないため、
摂食嚥下障害にある程度詳しいスタッフがどうしても必要になる。
つまり、それぞれの病棟でキーとなる職員を誰にするかを決定しないと、
この加算はなかなか前に進まないのだ。
摂食嚥下認定看護師の配置があれば「全て看護師」もやりやすい。
経営的側面
これらハードとソフトの課題を整理していくと、非常に有効なリハビリが提供できることは言うまでもない。
経営面でも、
患者一人当たり毎日185点、30日で5,550点の算定は大きい。
仮に40床の病棟で2割の8名が対象であれば、この8倍が出来高となる。
「8名も同時に昼食時に見られない!」
と病棟から反発もありそうだが、決して「昼食」だけで算定しなくて良い。
「朝食」「夕食」などでも良いし、もちろん食事時間以外にも訓練は可能だ。
この加算を通じて、どのようにその患者の摂食嚥下機能の改善や、
「食事」という大きな生活の質を改善できるかを考えていくと、実は職員の働き方にも視点が移る。
食事場面を評価することが忙しくてできない、という医療機関の多くは、
リハビリスタッフや看護師の昼間の勤務が9時から18時の勤務が中心であり、
その場合は「昼食」のみに視点が置かれる。
職員の働き方にもブレークスルーが必要で業務改善の余地は大いにある。
また、
さらに、摂食機能療法をさらに積極的に進めていくと「摂食嚥下支援加算(旧 経口摂取回復促進加算)」という、
「加算の加算」も準備されている。
摂食嚥下支援加算の運用を考える
令和2年度改定の議論を振り返る
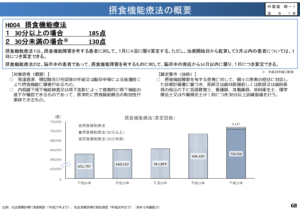
摂食機能療法は、「30分以上」の介入と「30分未満」の介入で分けられるが、以下の統計資料から「30分以上」が99.5%の算定割合であり、「30分未満」はほんの0.5%の算定に留まっていることが分かる。
つまり、食事場面での直接的嚥下訓練による介入や、病室での基礎的嚥下訓練などにおいては30分以上関わることが多く、1日でたくさんの患者を同時に見て行くためには、医療機関側の時間的・人員的な運用の様々な工夫を伺える。
経営的に見ても「30分以上」と「30分未満」とでは点数的に55点違うということも大きく関係しているとは考えられる。
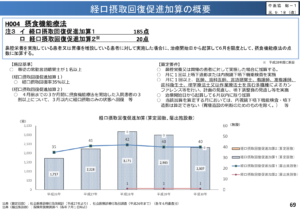
しかし、摂食機能療法の加算となる「経口摂取回復促進加算」については、算定がいまいち伸びず減少傾向であった。
それは、専従のST配置、アウトカム実績要件(傾向摂取回復率35%以上)、対象患者が経管栄養に限定されているなど算定要件が非常に厳しい面があったからだ。
その点を令和2年度の改定において大幅に見直しがされたのだ。
摂食嚥下チームの介入による効果
また同時に、チームによる介入の効果についても議論された。
①医師、歯科医師、摂食・嚥下障害看護認定看護師、言語聴覚士、管理栄養士、歯科衛生士による多職種から構成される摂食・嚥下チームの介入により、摂食・嚥下機能の維持・改善に効果がみられている。

② 脳卒中患者のうち多職種で構成される嚥下チームが組織された後では、入院期間中のWBC及びCRPの基準値以上の患者、肺炎患者数が有意に少ない。また嚥下チームが介入することが、肺炎発症の減少に有意に関係している。

これらの議論の中で「摂食機能療法について、多職種チームによる介入を推進する観点から、現行の経口摂取回復促進加算の算定要件を見直して見たらどうか」という結論に至ったのだ。それが今回の「摂食嚥下支援加算」というわけだ。
摂食嚥下支援加算とは
これまであった「経口摂取回復促進加算」から「摂食嚥下支援加算」と名称が変更され、大幅に見直しがされた。

具体的に見てみよう。
算定要件
今までは明記されていなかった「共同して」というメッセージからも「チームでの介入」を基本としている。
この後の記述で具体的に記載がある。細かいチームの構成については「施設基準」を確認されたい。
そこではこれまで「専従のST配置」であったが「専任」へ緩和されたことが確認できる。
対象患者
これまでの対象患者は以下の通り。
ア 他の保険医療機関等から紹介された患者で、かつ、鼻腔栄養を実施している者又は胃瘻を造設している者であって、当該保険医療機関において摂食機能療法を実施した患者
イ 当該保険医療機関で新たに鼻腔栄養を導入した患者又は胃瘻を造設した患者
つまり、経管栄養の患者が対象であった。
しかし、令和2年度の改定でその対象患者の縛りはなくなり、月に1回以上のVF/VEの実施や、チームによる関わり、計画の見直しや食事の口腔管理の見直しなどを行うことで、算定が可能となった。
よって、大幅に対象患者が増えることとなったのだ。
算定点数
点数については今まで「1日」あたりの算定であったが「週1回の算定で200点」となったのも興味深い。
ここで、1週間で200点というのを考えてみよう。
これまでは摂食機能療法の「30分以上介入」において185点が算定されたが、そこに一定の施設基準等の条件をクリアすることで、経口摂取回復促進加算がさらに185点上乗せされた(経口摂取回復促進加算1の場合)。
つまり最大で1回の摂食機能療法の算定が370点となるすごいものだったのだ。しかし、算定基準が極めて細かく、かつ厳しい、そして実績に基づく厚生局への届出や報告の義務などがあったため、なかなか算定できる医療機関は少なかった。上記でも述べたように年々算定件数が減少傾向になったのは、それら背景があったためである。
仮に5日間、摂食機能療法としてある患者に「STが」介入したとする。
摂食機能療法185点+摂食嚥下支援加算40点(週200点を5日で割ってみると)=225点 (1日あたり)の算定となる。
・脳血管等リハ2の200点(20分)を30分換算すると300点(30分)
・廃用リハ1の180点(20分)を30分換算すると270点(30分)
・廃用リハ2の146点(20分)を30分換算すると219点(30分)
ということで、30分での関わりはどちらも「廃用リハ2の30分換算程」と考えることもできる。
まとめ
今や誤嚥性肺炎は死亡原因の第3位にまで位置する、重要な疾患であることは言うまでもない。
誤嚥性肺炎が摂食嚥下障害の大きな要因の一つであることからも、
その改善に積極的に取り組むことが急務である。
![]()
.png)

